このコンテンツは、弊社が看護師免許を確認した看護師が執筆しておりますが、ご自身の責任のもと有用性を考慮してご利用いただくようお願いいたします。
脳神経外科に勤めていれば必ず出会うと言っても過言ではない疾患であるくも膜下出血。くも膜下出血は、看護や観察を怠れば患者の状態は急激に変化してしまうため、脳外科の看護においても特に看護師の観察や看護が最も重要視される疾患でもあります。
まず、くも膜下出血どういった疾患なのかをご説明します。
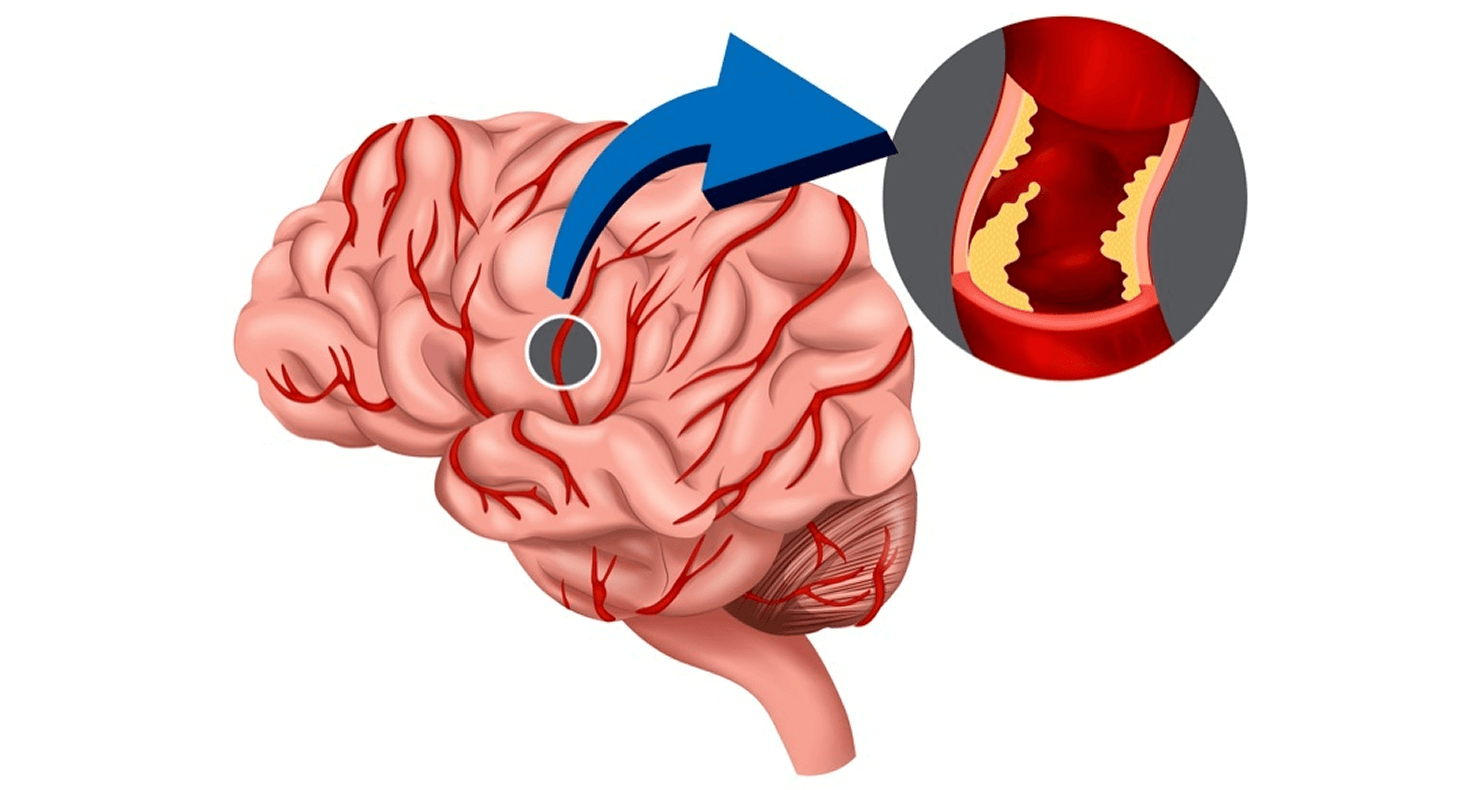
くも膜下出血とは、くも膜下出血とは、脳を覆っている膜の中でもくも膜下腔に出血を来した病態のことを言います。クモ膜下腔に出血を来す原因には脳動脈瘤が多く、割合として80%前後とされています。そのほかには、脳動静脈奇形が10%前後、高血圧症、脳動脈硬化症が原因として挙がります。割合としては5%以下となりますが、原因が不明であることもあります。
看護師が異常の早期発見ができ、しっかりと看護ができるようここにまとめましたので、ご紹介します。
くも膜下出血の患者の症状について

くも膜下出血の患者の症状には下記のようなものがあります。
激烈な頭痛の症状
強烈な頭痛は、くも膜下出血の症状として最も特徴的な症状になります。
今まで経験したことないような激しい頭痛となり、
- 「バットで殴られたような頭痛」
- 「頭が割れるような頭痛」
- 「頭に雷が落ちたような頭痛」
と形容されることが多いです。
強烈な頭痛の原因について
この激烈な頭痛の原因は頭蓋内圧上昇時の症状となります。
くも膜下腔に出血をすることにより、髄液しか循環していなかったくも膜下腔に血液という異物が混入することになります。
そうすることで頭蓋内の容積が上昇してしまいます。頭は、頭蓋骨で閉鎖された空間となるため、容積が上昇した際に圧を逃がしてあげることがでません。そのため、頭蓋内圧が上昇します。
補足説明!

頭痛が軽度であってもその発症が突然であった場合にはくも膜下出血を疑うこともあります。
嘔気、嘔吐の症状
前述した頭蓋内圧上昇に伴い、嘔気を催し、嘔吐を繰り返します。
けいれん発作、意識消失の症状
動脈瘤の破裂によりくも膜下出血を発症した場合、動脈瘤の破裂によって脳内の血液循環が滞るため意識を消失したり、けいれん発作を引き起こす場合があります。
意識消失後、すぐにまたは1日以内に回復することもありますが、くも膜下出血全体の1/3前後は回復せずにそのまま死に至ることもあります。
注意点!

くも膜下出血は、発症した時より数日間から数日、もしくは数週間前に脳動脈瘤からの微小な漏出によって、警告頭痛と呼ばれる頭痛を引き起こす場合もあります。軽度な頭痛や目の周りの痛みであるため片頭痛と間違われることもあります。
くも膜下出血の患者で看護師が注意する症状

くも膜下出血を起こしている患者の看護で、看護師が特に注意しなければならない症状は意識レベルの変化です。
病院に来院時、あるいは発症時は普通に会話ができていたとしても出血が進むにつれて意識レベルはどんどん低下していきます。そのため、意識レベルの観察は重要となります。
普通、日本の医療現場ではJCS(ジャパンコーマスケール)で意識レベルの評価が行われますが、脳神経疾患の場合GCS(グラスゴーコーマスケール)を用いる場合が多いです。
頭痛の程度を観察すること
頭痛の程度を観察することも重要となります。どんどん頭痛が激しくなる場合は症状が進んでいるということとなりますので早めの対応が必要となります。
また、意識消失中に嘔吐をした場合は誤嚥や窒息を予防するために体位を整えるようにしましょう。
ポイント!

一方、他の脳神経疾患と違い、脳内血腫を合併しなければ片麻痺や失語といった神経脱落症状が出現することは少ないため、看護としてあまり注視しておかなくても良いでしょう。
くも膜下出血の患者への看護の注意点

| 患者の状態 | 看護の注意点 |
| 手術前 | 脳動脈再破裂防止をすること |
| 血圧を管理すること | |
| 手術後 | 脳血管攣縮 |
| 正常圧水頭症 |
くも膜下出血の患者の看護の注意点を手術前、手術後に分けて詳しく説明していきます。
「手術前」の看護の注意点
脳動脈再破裂防止をすること
脳動脈瘤は初回破裂から24時間以内が再破裂を起こす可能性が最も高いとされています。そのため、再破裂を起こさないようにすることが患者の予後を左右します。
再破裂を予防するためには血圧管理と頭蓋内圧亢進の防止が必要となります。そのため、体動を最小限としベッド上安静が必要となります。
血圧を管理すること
再出血を予防するためには血圧管理が重要となります。体動を制限するだけでなくバイタルサインをこまめに測定し、現状を把握し、必要時には降圧薬を投与します。
また、頭痛による痛みは血圧を上昇させる因子にもなるため頭痛の有無を観察し必要時には鎮痛薬、鎮静薬を医師の指示の下で使用します。
「手術後」の看護の注意点
くも膜下出血の手術後に看護師が注意しておきたいポイントは合併症の発症の有無となります。くも膜下出血手術後の合併症は以下のようになります。
脳血管攣縮について
手術後4日目ごろから2週間ごろまでが好発の期間とされます。脳の動脈が痙攣して収縮し、狭窄をしてしまうことで、血流が阻害され脳梗塞や脳浮腫の発症につながります。
脳血管攣縮がさらに高度となると脳ヘルニアとなり生命の危機に直結する危険性が高くなります。片麻痺や失語症、意識レベルの低下が見られた場合には脳血管攣縮が疑われるためそれらの症状の出現の有無を観察しておくことがポイントとなります。
正常圧水頭症について
くも膜下出血によって脳脊髄液が正常に産生されているにもかかわらず吸収が十分にできないという脳脊髄液循環障害を来してしまうため正常圧水頭症を起こす可能性があります。
術後の明らかな歩行障害、認知症症状、尿失禁が見られた場合には正常圧水頭症を疑います。
補足説明!

他にも手術直後は数種類のドレーン、人工呼吸器、多量の点滴ルート、膀胱留置カテーテル、動脈ラインなどが挿入される場合があります。これらのチューブ類を適切に管理していくこともくも膜下出血の手術後看護のポイントとなります。
くも膜下出血の患者への看護計画について

くも膜下出血の患者への看護を行っていくための看護計画を説明します。(脳動脈瘤破裂によるくも膜下出血と仮定)手術前、手術後の看護の注意点を基に看護計画を作成します。
| 患者の状態 | 内容 | 計画内容詳細 |
| 手術前 (脳動脈再破裂を防止する) |
(1)行動規制 | 食事、排せつ、整容動作に関する計画 |
| (2)環境の調整 | ・外部からの刺激を避ける ・個室を用意する |
|
| (3)指示薬剤の確実な投与 | ・頭痛の緩和 ・鎮痛薬、鎮静薬を使用 |
|
| (4)バイタルサイン測定 | ・血圧の定期的な観察 ・意識レベルや眼症状などの観察 |
|
| 手術後 | (5)バイタルサイン測定 | ・意識状態の変化の観察 ・血圧の急激な変化の観察 ・呼吸パターンや眼症状の観察 ・けいれん発作の有無の観察 ・水分出納バランスの観察 ・人工呼吸器の観察 |
| (6)ドレーン管理 | ・ドレーンの観察 ・排液量とその性質を観察 ・ドレーンの挿入部の皮膚観察 |
|
| (7)与薬管理 | ・投薬指示を守る、投与する | |
| (8)排せつ管理 | ・排便のコントロール |
くも膜下出血の手術前患者への看護計画
くも膜下出血の手術前患者への看護計画は「脳動脈再破裂を防止する」目的で計画を立てます。
(1)患者への行動規制
身体を動かすこと、特に立位から臥床といった動きで血圧は大きく変動します。血圧を管理し血圧の変動を最小限とするためにベッド上安静となります。
そのため、看護計画を立てるときには食事、排せつ、整容動作に関する計画が必要となります。
【便秘を予防するための看護を計画】
排せつでは排便時に努責をかけることで血圧を上昇させる可能性があるので、努責を避けて定期的な排便を促せるように水分摂取、食物繊維の多い食材の選択、緩下剤などを選択するなど便秘を予防するための看護を計画します。
その際館長は、迷走神経を刺激して血圧を上昇させてしまうため禁忌となります。
【体位の調整や精神的なストレス緩和も計画】
ベッド上安静では心身ともに苦痛を伴うため体交枕を用いた体位の調整や精神的なストレス緩和も計画に挙げます。また、その体位としてはベッドの頭側を10~20度挙上させて頭蓋内の静脈還流を促します。
【無理のない範囲での関節可動域訓練】
臥床安静による深部動脈血栓症を予防するために弾性ストッキングの装着や、無理のない範囲での関節可動域訓練を行うこともあります。
(2)環境の調整
網膜からの刺激も脳へは刺激となります。そのため、部屋の照明は暗めにして外部からの刺激を避け、個室として静かな環境を作ります。また、面会者も極力制限するようにしましょう。
(3)指示薬剤の確実な投与
医師が指示した鎮痛薬、鎮静薬を使用して頭痛の緩和を図ります。投与後も頭痛が持続する場合はバイタルサインを測定し、状況を医師に報告し、対応を図ります。
また、血圧を測定し収縮期血圧が高値であれば医師へ報告、必要時降圧薬を医師の指示の下で投薬していきます。
(4)バイタルサイン測定
血圧は数時間ごとの定期的な観察が必要とされます。他にも意識レベルや眼症状などの観察をします。また、頭蓋内圧の亢進が進むことで脳幹などの生命中枢が圧迫されて機能しなくなることもあります。
呼吸パターンが不規則、いびき様呼吸が見られるといった場合には人工呼吸器の準備も必要となります。
くも膜下出血の手術後患者への看護計画
(1)バイタルサイン測定
意識状態の変化や血圧の急激な変化、呼吸パターンや眼症状(同行不動、眼振の有無、眼球の位置など)を観察します。
【けいれん発作の有無や水分出納バランスの観察】
頭痛や吐き気及び嘔吐の有無、けいれん発作の有無や水分出納バランスの観察を行います。
【人工呼吸器の観察】
血圧は上昇時には必要な薬剤を使用してコントロールし、頭痛症状には引き続き鎮痛薬などを用いていきます。手術後は多くの場合人工呼吸器で呼吸管理をしている場合が多いため人工呼吸器の観察もポイントとなります。
また、人工呼吸器管理に伴い、経鼻経管チューブが挿入されている場合もあります。確実な栄養投与と共に、吐物の逆流がある蚊も観察しましょう。
【発熱時は解熱の看護】
発熱することで感染を引き起こしている可能性が考えられる上に、高熱は脳神経へもダメージを与えます。発熱時は冷罨法を使用するなど解熱の看護を行います。
(2)ドレーン管理
くも膜下出血の手術後は数本のドレーンが挿入されます。各ドレーンを確実に観察し排液量とその性質を観察します。
特に脳槽ドレーンでは位置を指示通りに調整しないことによって髄液の循環障害を引き起こし脳圧亢進の助長や脳ヘルニアを引き起こす原因ともなるため適正な管理が必要となります。
【ドレーンの挿入部の皮膚観察】
ドレーンの挿入部の皮膚は清潔を保ち、挿入部の皮膚観察をします。ドレーン交換時は無菌操作にて交換をします。
(3)与薬管理
くも膜下出血の手術後には、降圧薬や鎮静薬の他にも抗生剤や脳圧の亢進を押さえる薬、抗けいれん薬など合併症の予防に備えた様々な薬剤が投薬されます。
それぞれ投与時間が厳密に決まっている場合が多いため投薬指示をしっかりと守り、投薬していくことが必要となります。
(4)排せつ管理
術前同様、術後も努責による脳内圧の上昇を防ぐために排便のコントロールが必要となります。浣腸を使わなくても良いように緩下剤や水分摂取でコントロールをしましょう。
【ルート内のつまりが無いか観察】
術後は膀胱留置カテーテルが挿入されています。尿量や性状、ルート内のつまりが無いかどうかなどの観察を行いましょう。
まとめ
参考にさせていただいた文献について
- 学研:脳神経疾患ビジュアルブック(P92~97)
- 医学書院:系統看護学講座専門11 脳・神経(P115~118、P324~330)
くも膜下出血は脳神経疾患として病棟でもよく見られる疾患である一方、管理が難しいという意見もよく耳にします。これらのポイントをしっかりと押さえることで、適切な看護を展開することができるでしょう。ぜひ、怖がらずに看護に携わって下さい。