このコンテンツは、弊社が看護師免許を確認した看護師が執筆しておりますが、ご自身の責任のもと有用性を考慮してご利用いただくようお願いいたします。
2型糖尿病は、生活習慣の乱れから発症する人も多く、長く続いた生活習慣を改善していくことは、患者自身や指導を行う医療者にとっても根気が必要です。
2型糖尿病は、糖尿病患者の90%以上を占めていて、遺伝的な要因や、過食・運動不足・肥満などの生活習慣が原因でインスリンの分泌が低下したり、効きにくくなったりすることで発症します。
このページでは、2型糖尿病患者の看護について症状や看護計画について紹介していきます。
2型糖尿病の患者の症状

初期の段階では血糖値は高くなりますが、自覚症状はほぼ無いまま徐々に進行していき、口渇等の糖尿病特有の自覚症状が現れてきます。
それでは、その他の2型糖尿病患者の症状について見てきましょう。
多尿・泡だった尿
高血糖となると尿と共に糖を排泄しようとするため、尿量や回数が増えます。
また、糖を多く含んだ尿となるため、泡立った尿となります。
短期間での体重減少
インスリンが十分に働かなくなり糖質をエネルギーとしてうまく使えず、それを補うために筋肉や脂肪が分解されてエネルギーとなるため、体重減少が起こります。
易疲労感
エネルギーが不足している状態が続くため、常に疲れているように感じます。
高血糖が持続したことによる合併症で起こる症状
糖尿病の3大合併症として、
- 糖尿病性神経障害
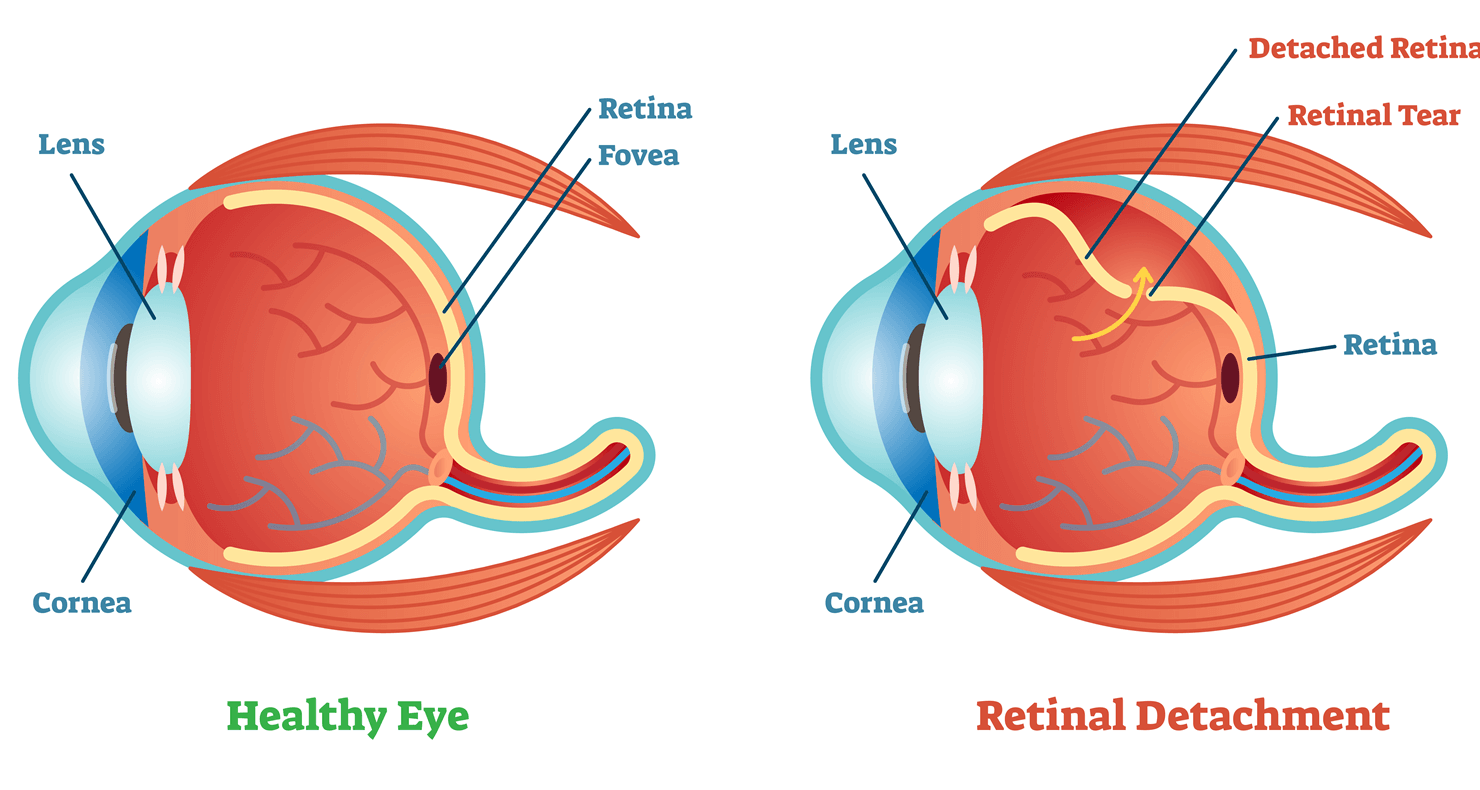
- 糖尿病性網膜症
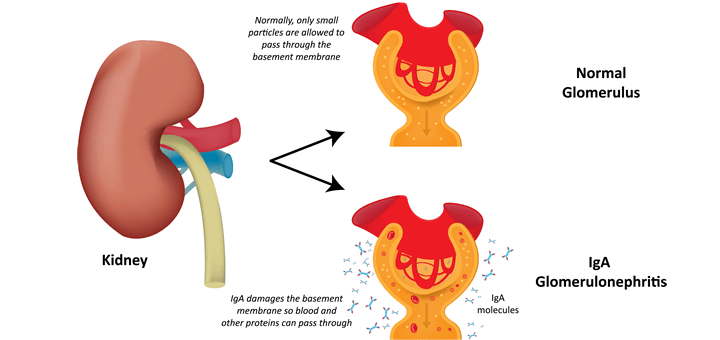
- 糖尿病性腎症
があり、これらは高血糖の状態が持続する事で細い血管が詰まるために起こります。
| 神経障害 | ・足の裏のしびれ感 ・感覚鈍磨など (足の壊疽の原因の1つとなる) |
| 自律神経障害 | ・立ちくらみ(起立性低血圧) ・下痢や便秘 ・発汗障害など |
| 網膜症 | ・視力障害 |
| 腎症 | ・蛋白尿 ・浮腫 (進行してからでないと症状は現れない) |
| 腎不全 | ・尿毒症の症状 (倦怠感、皮膚の搔痒感、貧血など) |
2型糖尿病の患者に対する治療方法とは

糖尿病は、完治することは難しいですが、「初期の段階で治療を正しく行う」「血糖値を安定させることで症状の進行を抑える」等で症状を改善することができます。
糖尿病の治療方法は、主に食事療法・運動療法・薬物療法を行います。
食事療法
糖尿病の代謝異常を改善するために、
- 適正なエネルギー量
- 栄養素のバランス
- 規則正しい食事習慣
を守るようにしていき、患者の年齢や肥満度、活動量などからエネルギー摂取量を決定していきます。
バランスの良い食事で適正なエネルギーを摂取できるように栄養指導をしていき、食品交換表を用いて食品のエネルギー80kcalを1単位と定めて、摂取する栄養素を配分していきます。
持続できるような食事指導が大切
食事は毎日の事であるため、なるべく持続してできるように指導することや、低血糖予防の間食や補食についての指導もとても重要です。
補足説明!
 アルコールなど嗜好飲料については、全ての人に禁止するのではなく、指示エネルギーのうちの10%以内で許可できます。
アルコールなど嗜好飲料については、全ての人に禁止するのではなく、指示エネルギーのうちの10%以内で許可できます。
運動療法
運動療法は、インスリン抵抗性の改善を通して血糖値を是正していくことが目的です。
患者の病状や血糖のコントロール状態に応じて、運動の種類や強度、時間、頻度を決定していくため、指導内容が異なります。
| 種類 | ・有酸素運動 (歩行水泳など) ・レジスタンス運動など |
| 強度 | ・軽く息がはずむ中等度運動で目標心拍数を算出して行う |
| 時間 | ・20分以上の持続が良い |
| 頻度 | ・週に通算150分以上の運動が良い (週に3~5日以上で10分程の細切れでも可) |
薬物療法
薬物療法は、一定期間食事療法と運動療法を行い、改善しなかった場合に投与を開始していきます。
経口血糖降下薬は、様々な種類があるため薬の作用と副作用を十分理解して患者にも指導することが必要です。
補足説明!
 内服薬でも血糖コントロールが不十分な場合は、インスリン療法を患者の病状に合わせて行います。
内服薬でも血糖コントロールが不十分な場合は、インスリン療法を患者の病状に合わせて行います。
2型糖尿病の患者の看護計画

ここでは、2型糖尿病患者の看護計画について紹介していきます。
#1糖尿病の自己管理に意欲を持つ事が出来る
| 看護目標 | 糖尿病の自己管理に意欲を持つ事が出来る |
| OP (観察項目) |
・自覚症状 ・血糖値のデータ ・食事内容(量、回数、バランスなど) ・飲酒量 ・運動の習慣の有無 ・家族構成 ・指導時の反応 |
| TP (ケア項目) |
・患者の理解度をアセスメントする ・栄養士と連携し食事指導を行う ・体重や血糖値をノートに記入してもらうように促す ・パンフレットやVTRなど患者に合った教材を選んで活用する ・今までの生活習慣の中で、改善すべき点を共に見出す ・患者が実践できそうな方法を立案する ・家族など協力してもらえる人に対しても同様に話す |
| EP (教育・指導項目) |
・患者の理解度に応じて食事や運動療法を説明する ・必要に応じて患者会や糖尿病教室の情報提供を行う |
#2合併症の進行を予防できる
| 看護目標 | 合併症の進行を予防できる |
| OP (観察項目) |
・血液データ ・しびれ ・足の感覚 ・視力、眼底検査結果 ・眼科への定期的な受診の有無 ・腎機能 ・浮腫の有無 ・患者自身の血糖値に対する意識 ・合併症に関する知識 |
| TP (ケア項目) |
・患者の血糖コントロールに関しての意欲や理解度をアセスメントする ・血糖値の記入を習慣化してもらうようにする ・合併症について教材を用いて説明する |
| EP (教育・指導項目) |
・合併症予防には日々の血糖コントロールが重要である事を説明する ・症状が現れたら受診してもらうよう勧める |
#3感染のリスクを理解し予防することができる
| 看護目標 | 感染のリスクを理解し予防することができる |
| OP (観察項目) |
・栄養状態 ・神経障害の進行 ・皮膚の状態 ・口腔内の状態 ・足の状態 ・血液データ(炎症反応や、合併症に関するデータ) |
| TP (ケア項目) |
・口腔内の清潔保持を促す ・足の観察を行い、必要時フットケアを行う ・足の白癬・胼胝など早期に皮膚科の医師に相談する ・家族にも合併症や感染リスクについて理解を得る |
| EP (教育・指導項目) |
・口腔内を清潔にする、歯のブラッシングの際など傷つけないよう説明する ・皮膚に創傷や足に傷がないかを入浴時等に観察してもらうよう説明する ・靴ずれに注意し、自分の足に合った靴を履いてもらうよう説明する ・足の傷は放置せずに、医師の相談するよう伝える |
#4低血糖を予防できる
| 看護目標 | 低血糖を予防できる |
| OP (観察項目) |
・血糖の変動値 ・検査データ(HbA1c、ケトン体、随時血糖、尿糖など) ・冷汗、手足の振戦、意識障害など低血糖症状 ・低血糖時の自覚の有無 ・食事量 ・運動量、運動の時間 ・内服薬やインスリンの種類や用量 |
| TP (ケア項目) |
・食事内容や運動の状況を定期的に見直す ・血糖値の変動と薬物の内容を医師に検討してもらう ・低血糖時の対処方法を指導する |
| EP (教育・指導項目) |
・常にブドウ糖を持ち歩いてもらうよう説明する ・家族にも低血糖時の症状をよく理解してもらうように説明する |
2型糖尿病の患者の看護の注意点

2型糖尿病患者を看護する際には、どのようなことに注意することが必要なのでしょうか。
以下で詳しく見ていきましょう。
持続可能な生活習慣の改善方法を指導する
糖尿病は、長期に渡って生活を改善し習慣化していくことが重要で、理想の指導方法があったとしても、患者ができないような無理のある指導を行っても、患者の意欲を低下させるなど逆効果となることがあります。
そして、「病院へ受診しなくなる」「高血糖状態が持続して糖尿病が悪化する」等の可能性も考えられるため、患者の理解度やペースにあった指導を行っていくことが重要です。
補足説明!
 看護師が一方的に指導を行うのではなく、患者と共に考えていく事で患者の意欲も高まり、持続できる方法を見出すことができます。
看護師が一方的に指導を行うのではなく、患者と共に考えていく事で患者の意欲も高まり、持続できる方法を見出すことができます。
自己管理の方法を正しく指導する
経口血糖降下薬やインスリン療法をおこなう場合、自己判断で多く服用したり注射したりすると、低血糖を引き起こすことがあり、重篤な状態になる場合も考えられます。
そのため、危険性を理解してもらうように指導することが大切で、低血糖の対処法を本人やその家族にも指導が必要です。
ポイント!
 定期的に血糖をチェックし、薬の用量が適正かどうかを検討することも必要です。
定期的に血糖をチェックし、薬の用量が適正かどうかを検討することも必要です。
2型糖尿病の患者への看護で求められるスキル

2型糖尿病患者への看護をする際に求められるスキルについて、以下でご紹介していきます。
糖尿病の治療に対する知識
糖尿病患者に対しては、自宅での生活を指導することが重要な役割であるため、食事・運動・薬物療法に関する知識と、患者の理解度に合わせて個別性を考えた内容を判断できるスキルが必要です。
薬物療法に関しては、「新しい薬も多い」「薬によって作用が異なる」等のため正しい知識や新しい情報を収集していく必要もあります。
患者の状態の変化を把握する観察力
患者の自覚症状や身体の状態や血糖値から、合併症の進行を早期に発見できる観察力とアセスメント能力も必要です。
患者は感覚が鈍くなっている場合や視力が低下している場合、靴ずれなどで傷があっても気がつかないことが多く、知らない間に潰瘍になっていることもあります。
まとめ
参考文献は、以下の通りです。
- 糖尿病療養指導ガイドブック(第1版)/一般社団法人 日本糖尿病療養指導士認定機構
糖尿病という疾患を間違った解釈をして軽視してしまう患者もおり、放置しておくと合併症が進行してしまうため、患者自身が病気をきちんと理解して向き合っていく事ができるような手助けをしていかなければなりません。
患者の年齢や生活背景によっても関わり方は異なるため、患者の生活習慣をできるだけ情報収集し、患者の個別性を意識することが大切です。